Băng huyết sau sinh
4 min read
Băng huyết sau sinh (Postpartum hemorrhage - PPH) là nguyên nhân hàng đầu gây tử vong mẹ, chiếm trung bình 140,000 ca tử vong mỗi năm toàn cầu (1 ca/4 phút), với > 50% xảy ra trong 24 giờ đầu sau sinh. PPH cũng dẫn tới suy hô hấp, rối loạn đông cầm máu, sốc, mất khả năng sinh sản, hoại tử tuyến yên…
Chẩn đoán
Phần tiêu đề “Chẩn đoán”Yếu tố nguy cơ
Phần tiêu đề “Yếu tố nguy cơ”- Tiền căn PPH.
- Chuyển dạ kéo dài, chuyển dạ nhanh, có dùng thuốc tăng co.
- Cắt tầng sinh môn, sinh bằng dụng cụ, mổ lấy thai.
- Tử cung căng (đa thai, đa ối, thai to).
- Tiền sản giật, nhiễm trùng ối.
- Dân tộc gốc Á.
Nguyên nhân (4T)
Phần tiêu đề “Nguyên nhân (4T)”- Tone - Đờ tử cung (80%).
- Tissue - Sót rau hoặc rau bám bất thường.
- Trauma - Tổn thương đường sinh dục (rách tầng sinh môn, cổ tử cung, âm đạo).
- Thrombin - Rối loạn đông máu (có sẵn hoặc mắc mới).
Đờ tử cung
Phần tiêu đề “Đờ tử cung”Cơ chế: Cầm máu cơ học thất bại cơ đan chéo không co bóp, không siết được mạch máu diện rau.
Nguyên nhân: Tử cung mệt sau chuyển dạ kéo dài, quá căng (thai to, đa thai, đa ối), nhiễm trùng, cơ tử cung suy yếu do đa sản.
Lâm sàng: Sờ bụng thấy tử cung mềm, nhão, không có “khối cầu an toàn” hoặc co chỉ khi xoa bóp.
Tổn thương đường sinh dục
Phần tiêu đề “Tổn thương đường sinh dục”Nguyên nhân: Sinh nhanh, ngôi mông, dụng cụ, cổ tử cung mỏng… Gây rách âm hộ, tầng sinh môn, âm đạo, cổ tử cung.
Xử trí: Khâu cầm máu kỹ, khám kỹ dưới hỗ trợ, dẫn lưu khối máu tụ nếu cần.
Rối loạn đông máu
Phần tiêu đề “Rối loạn đông máu”Cơ chế:
- Có sẵn (viêm gan nặng, HELLP, thiếu yếu tố đông máu) hoặc thứ phát (DIC do rau bong non, choáng phản vệ, thuyên tắc ối).
- Chu trình mất máu → tiêu hao yếu tố đông → PPH nặng hơn.
Xử trí: Bù yếu tố thiếu (TC, FFP, cryo), tầm soát DIC.
Sót rau và lộn tử cung
Phần tiêu đề “Sót rau và lộn tử cung”Sót rau:
- Sót múi rau hoặc rau cài răng lược → đờ tử cung, chảy máu liên tục.
- Xử trí: Lấy rau sót, hút nạo, kiểm tra siêu âm.
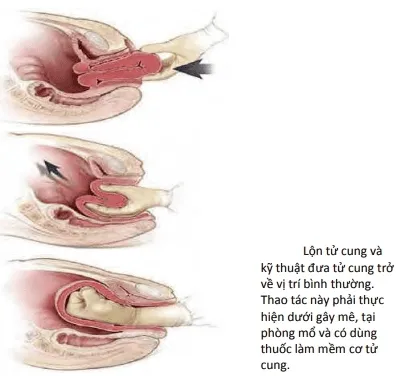
Lộn tử cung:
- Đáy tử cung lộn ngược qua cổ tử cung.
- Xử trí: Đỡ tay trả cổ tử cung về, gây mềm cơ tử cung (MgSO₄, terbutaline), nếu thất bại phẫu thuật.
Hậu quả
Phần tiêu đề “Hậu quả”Mất máu cấp → giảm thể tích tuần hoàn → choáng giảm thể tích → thiếu O₂ mô. Mức độ và tốc độ mất máu quyết định tình trạng lâm sàng (từ bù trừ tốt đến shock, tử vong). Giai đoạn 3 chuyển dạ, máu mất trung bình 300 mL, nhưng có thể đến > 1000 mL mổ lấy thai.
Điều trị
Phần tiêu đề “Điều trị”Cấp cứu ban đầu
Phần tiêu đề “Cấp cứu ban đầu”- Gọi hỗ trợ ngay.
- Thiết lập 2 đường truyền TM lớn.
- Truyền dịch tinh thể nhanh.
- Nhóm máu, test chéo.
- Theo dõi sinh hiệu, nước tiểu, nhịp tim thai.
Theo nguyên nhân
Phần tiêu đề “Theo nguyên nhân”- Đờ tử cung: Xoa đáy tử cung ngay. Sử dụng thuốc tăng co oxytocin, methylergonovine, PGF₂α, misoprostol. Nếu thất bại chèn bóng buồng tử cung, khâu B-Lynch, thắt động mạch tử cung, cắt tử cung.
- Tổn thương đường sinh dục: Khâu cầm máu trực tiếp, sửa tổn thương, dẫn lưu khối máu tụ.
- Rối loạn đông máu: Bù yếu tố đông máu (TC, FFP, cryo), điều trị nguyên nhân (DIC, thuyên tắc ối).
- Sót rau: Lấy rau sót, hút nạo buồng tử cung.
- Lộn tử cung: Trả tử cung, gây mềm cơ tử cung, phẫu thuật nếu cần.
Phòng ngừa
Phần tiêu đề “Phòng ngừa”- Nhận diện yếu tố nguy cơ trước sinh.
- Xử trí tích cực giai đoạn 3 chuyển dạ (oxytocin, kéo dây rốn có kiểm soát, xoa đáy tử cung).
- Cho bú sớm để tăng co hồi tử cung.
- Kiểm tra bánh rau và đường sinh dưới sau sổ rau.
Tài liệu tham khảo
Phần tiêu đề “Tài liệu tham khảo”- Trường ĐH Y Dược TP. HCM (2020) - Team-based learning
