Kích trứng trong IUI
4 min read
Trong IUI, kích thích buồng trứng thường được sử dụng (thay vì để rụng trứng tự nhiên) nhằm:
- Tạo nhiều nang noãn trưởng thành hơn → tăng cơ hội có ít nhất 1 trứng chất lượng để thụ tinh.
- Đồng bộ thời điểm rụng trứng với thời điểm bơm tinh trùng.
- Nâng cao tỷ lệ thành công so với chu kỳ tự nhiên.
Chỉ định
Phần tiêu đề “Chỉ định”Chỉ định IUI được đặt ra sau khi đã thăm dò hiếm muộn đầy đủ:
- Có ít nhất 1 vòi trứng thông trên phim HSG hoặc sau nội soi.
- Định lượng nội tiết cơ bản trong giới hạn.
- Không phát hiện bất thường trong buồng tử cung và hai buồng trứng.
- Tinh trùng đủ điều kiện thực hiện IUI.
Ngoài ra, cần có giấy tờ hợp pháp chứng minh tình trạng hôn nhân.
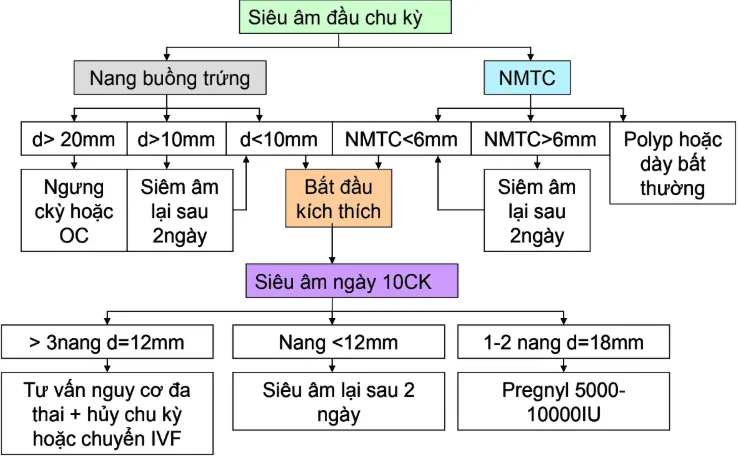
Các phác đồ kích trứng trong IUI
Phần tiêu đề “Các phác đồ kích trứng trong IUI”Hình ảnh “Lược đồ tiếp cận bệnh nhân kích thích đơn noãn” - Bệnh viện Hùng Vương.
Clomiphene citrate (CC)
Phần tiêu đề “Clomiphene citrate (CC)”CC là thuốc kháng estrogen. Hiệu quả với bệnh nhân rối loạn phóng noãn WHO nhóm 2; không hiệu quả với nhóm 1 và 3.
Theo WHO, vô phóng noãn được chia 3 nhóm:
- Nhóm 1 (10%): Suy hạ đồi - tuyến yên → gonadotropin thấp, estrogen thấp.
- Nhóm 2 (80-90%): FSH và estrogen bình thường, thường gặp trong PCOS.
- Nhóm 3 (5%): suy buồng trứng → estrogen thấp, gonadotropin tăng cao.
Thực hiện
Phần tiêu đề “Thực hiện”Liều: 25 mg x 2 lần/ngày từ ngày 2-5 chu kỳ. Đề kháng CC khi không phóng noãn với liều 200 mg/ngày.
Siêu âm ngày 10:
- Có nang > 12 mm → tiếp tục theo dõi.
- Không có nang → siêu âm lại ngày 13-14.
- Không nang trội đến ngày 16-17 → không đáp ứng.
- Nang > 25 mm sớm → thường nang trống.
Đỉnh LH xuất hiện 5-12 ngày sau viên CC cuối cùng.
- Không tiêm hCG: khuyến khích giao hợp cách ngày trong 1 tuần sau liều cuối.
- Có nang 18-20 mm: có thể tiêm hCG 5000 IU, tránh dùng nếu đã có đỉnh LH nội sinh.
Tác dụng phụ:
- Làm chất nhầy cổ tử cung ít, đặc; niêm mạc tử cung mỏng.
- Giảm khả năng tiếp nhận nội mạc, tăng nguy cơ sảy thai sớm.
- Giảm tưới máu cơ tử cung.
- Nóng mặt, căng ngực, chướng bụng, buồn nôn, nhức đầu, hoa mắt.
Đánh giá
Phần tiêu đề “Đánh giá”Trong 6 chu kỳ đầu tỷ lệ phóng noãn 73%. Sau 6 tháng tỷ lệ có thai giảm do tác dụng kháng estrogen.
Xử trí thất bại với CC:
- Tăng liều đến 200-250 mg x 8-10 ngày.
- Giảm cân kết hợp CC; phối hợp metformin (500 mg x 2 lần/ngày x 8 tuần) ở bệnh nhân kháng insulin.
- Dexamethasone 0.5 mg/ngày kết hợp CC hoặc OCP khi WHO nhóm 2 có DHEA > 2 µg/mL.
- Kết hợp gonadotrophin (hMG, rFSH).
- Thay thế bằng aromatase inhibitor.
- Điều chỉnh prolactin bằng bromocriptine/cabergoline khi tăng prolactin máu.
- Nội soi đốt điểm buồng trứng.
Aromatase inhibitor (AI)
Phần tiêu đề “Aromatase inhibitor (AI)”AI ức chế enzym aromatase, giảm tổng hợp estrogen → tăng tiết FSH. Không gây bất lợi trên niêm mạc tử cung và chất nhầy cổ tử cung như CC.
Dùng khi:
- Rối loạn phóng noãn, thất bại với CC.
- Niêm mạc tử cung < 5 mm.
Ngoài hiếm muộn, còn dùng điều trị ung thư vú sau mãn kinh.
Bảng “Phân loại aromatase inhibitor (AI)“
| Thế hệ | Type I (steroid analog) | Type II (nonsteroid analog) |
|---|---|---|
| 1 | Aminoglutethimid | |
| 2 | Formestane | Fadrozole, Roglethimide |
| 3 | Exemestane | Anastrozole (Arimidex), Letrozole (Femara 2.5 mg), Vorozole |
Thực hiện
Phần tiêu đề “Thực hiện”Letrozole 2.5 mg x 2 lần/ngày từ ngày 2-5 chu kỳ kinh.
Tác dụng phụ:
- Đau xương, đau lưng, nóng mặt, buồn nôn, tiêu chảy.
- Trước điều trị cần loại trừ có thai (nguy cơ dị tật tim mạch, xương).
Đánh giá
Phần tiêu đề “Đánh giá”Tỷ lệ phóng noãn 75%. Tỷ lệ có thai 25%. Trung bình 2.3 nang trưởng thành, 90% có > 2 nang.
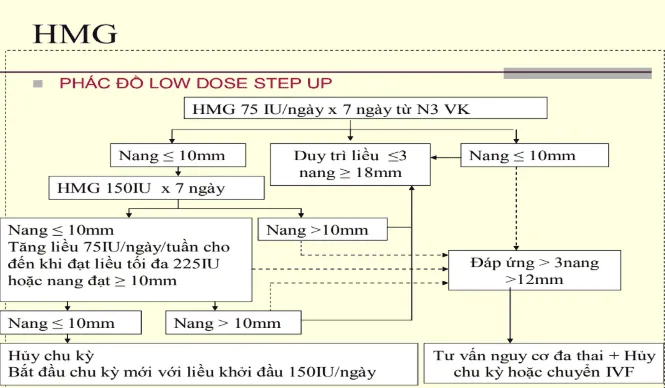
Hình ảnh “Phác đồ kích trứng HMG” - Bệnh viện Hùng Vương
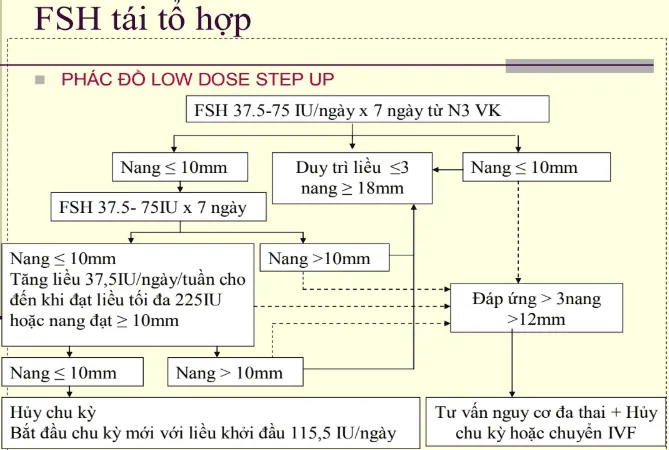
FSH tái tổ hợp
Phần tiêu đề “FSH tái tổ hợp”Hình ảnh “Phác đồ kích trứng FSH tái tổ hợp” - Bệnh viện Hùng Vương
Phối hợp CC/AI + HMG hoặc FSH tái tổ hợp
Phần tiêu đề “Phối hợp CC/AI + HMG hoặc FSH tái tổ hợp”- CC 25 mg x 2 lần/ngày x 5 ngày (ngày 2-5) và/hoặc AI 2.5 mg x 2 lần/ngày x 5 ngày (ngày 2-5).
- Siêu âm ngày 8, nếu chưa có nang trội → bổ sung HMG hoặc rFSH và siêu âm sau 2-3 ngày. Nếu sau 2-3 ngày chưa có nang → duy trì thêm tối đa 14 ngày. Không có nang sau 14 ngày → hủy chu kỳ, bắt đầu chu kỳ mới.
Tài liệu tham khảo
Phần tiêu đề “Tài liệu tham khảo”- Bệnh viện Hùng Vương - Phác đồ Hiếm muộn cập nhật 2020
